Wstęp
Migotanie przedsionków (AF) jest jedną z najczęściej spotykanych arytmii w praktyce klinicznej. Liczba chorych z tym rozpoznaniem stanowi 2% populacji ogólnej i waha się pomiędzy 10-12% wśród osób powyżej 80 roku życia. Jej występowanie jest ściśle związane ze zwiększonym ryzykiem udaru mózgu lub zatoru w tętnicach obwodowych. Przewlekłe choroby cywilizacyjne takie jak: nadciśnienie tętnicze, otyłość, cukrzyca, a także inne liczne czynniki genetyczne oraz wiek predysponują do występowania AF [1].
Leczenie napadowego migotania przedsionków (PAF) metodą ablacji jest zgodnie z nowymi wytycznymi ESC 2024 metodą preferowaną u pacjentów, u których standardowe leczenie nie przyniosło pożądanych rezultatów. Podobnie w przypadku występowania u pacjenta tachykardiomiopatii ablacja uzyskała klasę zaleceń I. U pacjentów z przetrwałym migotaniem przedsionków (CAF) ablacja posiada klasę zaleceń IIb [2].
Krioablacja balonowa (KB), w której wykorzystujemy podtlenek azotu pod ciśnieniem w celu wytworzenia linijnej blizny izolującej żyły płucne od pozostałej części przedsionka, staje się metodą coraz szerzej stosowaną [3]. Alternatywą dla tego zabiegu jest stosowana od dłuższego czasu ablacja z użyciem fal o częstotliwości radiowej (RF). W tym przypadku pomocny jest system CARTO, który umożliwia tworzenie i analizowanie trójwymiarowych map serca z jednoczesną rejestracją potencjałów wewnątrzsercowych, co ogranicza użycie skopii podczas zabiegu [5].
N-końcowy prohormon mózgowego peptydu natriuretycznego (NT-proBNP) wydzielany jest głównie przez kardiomiocyty lewej komory. Jego stężenie w osoczu wzrasta w dysfunkcji skurczowej i rozkurczowej oraz w przeroście lewej komory. Wykorzystywany jest w praktyce klinicznej w celu oceny rokowania oraz skuteczności leczenia niewydolności serca, koreluje on ze stopniem zwłóknienia oraz rozstrzenia przedsionków [6]. Z tego powodu może być on potencjalnym predyktorem skuteczności zabiegu izolacji żył płucnych.
Celem tej pracy jest określenie możliwości istnienia powiązania pomiędzy NT-proBNP i innymi parametrami w ocenie przedzabiegowej a skutecznością izolacji żył płucnych.
Materiał i metody
Przy przyjęciu na oddział w celu wykonania zabiegu ablacji wszyscy pacjenci mieli wykonywane EKG celem określenia wiodącego rytmu oraz podstawowe badania laboratoryjne (NT-proBNP, morfologia krwi, kreatynina). Każdy zabieg był poprzedzony przezprzełykowym oraz przezklatkowym badaniem echokardiograficznym z dyskontynuacją leczenia przeciwkrzepliwego w dniu zabiegu (bez porannej dawki) jednocześnie bez modyfikowania leczenia antyarytmicznego. Zabieg PVI wykonywany był techniką z użyciem fal o częstości radiowej (RF) przy pomocy systemu CARTO z zastosowaniem elektrody LassoNAV lub metodą krioablacji balonowej (KB) z zastosowaniem balonu Arctic Front oraz elektrody Achieve. U wszystkich pacjentów z migotaniem przedsionków w czasie ablacji wykonywano kardiowersję elektryczną. Po zabiegu oceniana była izolacja elektryczna żył płucnych poprzez analizę eliminacji potencjałów płucnych oraz potwierdzenie braku przewodzenia żylno-przedsionkowego w czasie stymulacji z elektrody LassoNAV lub Achieve. Uzyskanie bloku dwukierunkowego uznawane jest jako zabieg skuteczny.
Pacjentów podzielono na 2 grupy w zależności od poziomu NT-proBNP oznaczonego przy przyjęciu do szpitala. Za punkt odcięcia uznano 125pg/ml zgodnie z wytycznymi ESC z roku 2021 dotyczących diagnostyki i leczenia ostrej i przewlekłej niewydolności serca.[7]
Wyniki
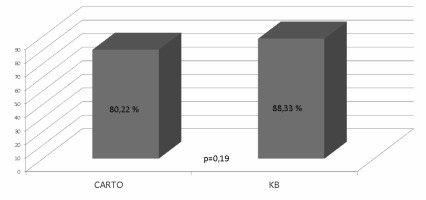
Badaniem objęto 151 pacjentów (wiek 61,6±9,6 lat) z napadowym (PAF) (n=83) lub utrwalonym (CAF) (n=68) AF. Ablacja była wykonana metodą CARTO u 91, a metodą KB u 60 pacjentów. Zabieg PVI był w pełni skuteczny u 126 pacjentów (83,44%). U pozostałych stwierdzono niepełną izolację przynajmniej jednej żyły płucnej. Skuteczność PVI była porównywalna w grupach CARTO i KB (odpowiednio 80,22% vs 88,33%, p=0,19) (Ryc 1.).
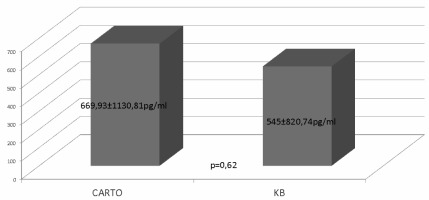
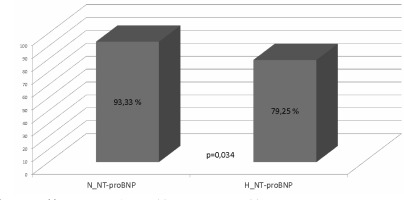
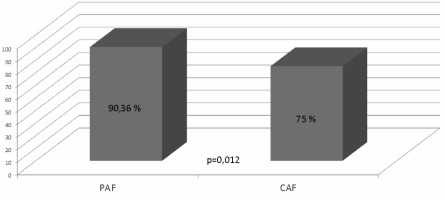
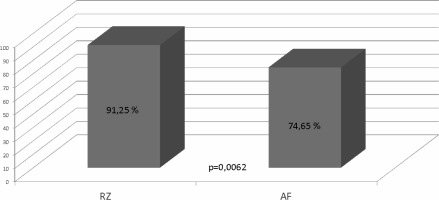
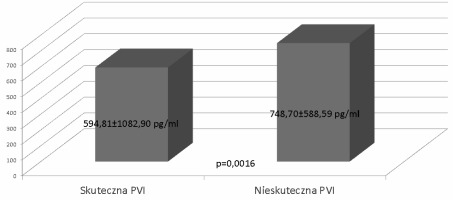
U 45 pacjentów poziom NT-proBNP wynosił ≤125pg/ml (N_NT-proBNP) a u 106 przekraczał tą wartość (H_NT-proBNP). W obu grupach (N_NT-proBNP i H_NT-proBNP) pacjenci różnili się częstością występujących u nich arytmii przy przyjęciu (procent pacjentów z obecną arytmią przy przyjęciu wynosił odpowiednio 11,11% i 62,26% p<0,000001). Nie stwierdzono różnic w poziomie NT-proBNP pomiędzy grupą CARTO i KB (669,93±1130,81pg/ml vs 545±820,74pg/ml, p=0,62) (Ryc 2.). Zaobserwowano istotną statystycznie różnicę w skuteczności PVI pomiędzy grupami N_NT-proBNP a H_NT -proBNP (93,33% vs 79,25%, p=0,034) (Ryc 3.). Na skuteczność PVI wpływały również: rodzaj AF (PAF vs CAF) (90,36% vs 75%, p=0,012) (Ryc 4.), obecność AF przy przyjęciu do szpitala (rytm zatokowy vs AF) (91,25% vs 74,65%, p=0,0062) (Ryc 5.) oraz poziom NT-proBNP (594,81±1082,90pg/ml (skuteczna ablacja) vs 748,70±588,59pg/ml (nieskuteczna ablacja), p=0,0016) (ryc 6.).
Dyskusja
Na skuteczność PVI wpływ miały: wartość NT-proBNP, obecność arytmii przy przyjęciu, rodzaj AF, oraz frakcja wyrzutowa. Wszystkie te parametry są odzwierciedleniem stanu w jakim jest serce. Mogą one być potencjalnymi predyktorami powodzenia PVI możliwymi do oszacowania jeszcze przed wykonaniem samego zabiegu. Mogą one jednak jedynie być wypadkową stanu klinicznego w jakim znajduje się pacjent przed przystąpieniem do zabiegu. Według metaanalizy Jiang et al. składającej się z 36 prac, podwyższone poziomy przedsionkowego peptydu natriuretycznego (atrial natriuretic peptide - ANP), mózgowego peptydu natriuretycznego (brain natriuretic peptide - BNP), NT-proBNP, interleukiny 6 (IL-6), białka C-reaktywnego (CRP), cholesterolu LDL oraz tkankowego inhibitora metaloproteinazy-6 (TIMP-6) powiązane były z większym ryzykiem nawrotu migotania przedsionków u pacjentów poddanych ablacji techniką RF.[8] Yuan et al. w metaanalizie zawierającej 61 prac stwierdza, że wzrost poziomów ANP, BNP, NT-proBNP oraz środkowo-regionalnego N-końcowego ANP są powiązane ze zwiększonym ryzykiem nawrotów po ablacji cewnikowej, jednak zaznacza również konieczność dalszych badań w celu określenia ich wartości predykcyjnej.[9] W dużym badaniu, w którym brało udział 1750 pacjentów Kawaji et al. stwierdził pozytywny wpływ niskiego poziomu BNP na nawrót AF u pacjentów z PAF.[10] Z drugiej strony Pillarisetti et al. sugerują, że BNP jest jedynie wypadkową rytmu pracy przedsionków i częstości pracy komór a nie predyktorem skuteczności ablacji AF.[11]
Rodzaj migotania przedsionków również ma znaczący wpływ na powodzenie zabiegu PVI. Czas bez nawrotu arytmii u pacjentów z przetrwałym AF w przeprowadzonych badaniach był znacząco krótszy niż u pacjentów z PAF niezależnie od zastosowanej techniki ablacji. Często w przypadku CAF pacjenci wymagają zabiegów bardziej rozległych, wieloetapowych, obciążonych wyższym ryzykiem powikłań, aby uzyskać pełną izolację żył płucnych.[12]
Wnioski
U pacjentów z grupy H_NT-proBNP osiągnięto istotną statystycznie niższą skuteczność w uzyskaniu pełnej PVI. Sama w sobie wartość NT-proBNP była istotnie wyższa w grupie pacjentów z brakiem skutecznego PVI. Wpływ na skuteczność PVI ma również rodzaj AF - istotnie większy procent skutecznych PVI miało miejsce u pacjentów z PAF niż z CAF. Obecność AF przy przyjęciu w sposób istotny statystycznie zmniejszał procent skutecznie wykonanych zabiegów PVI. Badanie poziomu NT-proBNP u pacjentów z migotaniem przedsionków poddawanych zabiegowi ablacji przezcewnikowej może pomóc w predykcji skuteczności zabiegu.